Содержание статьи
Корь — древнейшее заболевание и в современные дни является риском ранней детской смертности. Морбилливирус семейства парамиксовирусов, вызывающий инфекцию, по одной из гипотез происхождения, преобразовался от вируса чумы крупного рогатого скота, в эпоху развития скотоводства. Во внешней среде вирус быстро теряет свою активность, гибнет от воздействия высоких температур, химической обработки. Несмотря на “мало живучесть” вне человеческого организма, инфекция очень заразна, склонна к быстрому распространению и может передаваться по воздушному потоку на значительные площади. Основные причины заражения: ослабленный иммунитет, контакт с больными людьми, нахождение в одном помещении. После изучения и культивирования кори, в пятидесятых годах прошлого столетья получила своё развитие иммунизация этого вируса.
Клинические проявления
Обычно инкубационный период болезни длится около двух недель. Клинические симптомы инфекции, по своему проявлению подразделяются:
Типичная форма течения
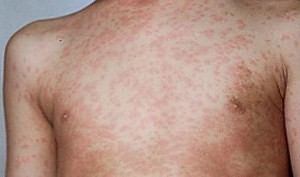
В течение недели, после начала болезни, коревые проявления начинают локализоваться красновато-папулёзной сыпью сначала на голове, лице, постепенно охватывая всё тело, ухудшается общее состояние больного, обостряются все клинические признаки, отсутствует аппетит. Определить корь у детей до проявлений сыпи сложно без лабораторных методов. После осыпаний, на 3-5 день постепенно происходит выздоровление. Сыпь постепенно исчезает, остаётся шелушение кожи и пигментация – эти признаки являются позитивными показателями.
Атипичное проявление
- Митигированная форма – наблюдается, если корь у детей возникает после вакцинации или повторно заболевших. Инкубационный период увеличен, но клиника смазана и облегчена. Сыпь может окидывать сразу всё тело или распространяться постепенно. Типичные пятна в ротовой полости чаще всего отсутствуют.
- Абортивная форма – как и типичная возникает остро, с температурой в первый день, сыпь на лице и туловище, но без пятен Бельского-Филатова-Коплика, а через сутки уже останавливает своё развитие.
- Субклиническая форма — симптомы отсутствуют, распознать можно только при лабораторном исследовании крови.
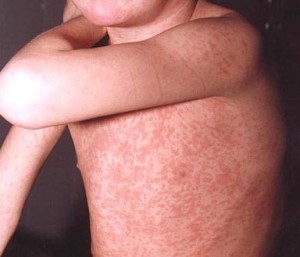
После типичного течения заболевания вырабатывается пожизненный иммунитет к кори.
При митигированной форме – возможность заболеть повторно сохраняется.
Осложнения у детей
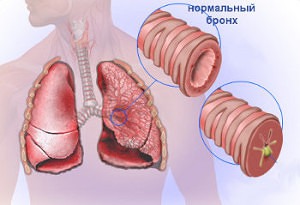
В некоторых случаях инфекция даёт осложнения на ЦНС, вызывая эпилепсию, миелит, поражение головного, спинного мозга, параличи. Корь у детей на фоне онкологии или если есть необходимость лечить другую болезнь иммуноподавляющими средствами может вызвать коревой энцефалит с летальным исходом.
Лечение
Корь у детей терапевтически не имеет спецификации, вся методика направлена на симптоматическое лечение. Применяют противокашлевые, антибактериальные, антисептические, жаропонижающие, устраняющие заложенность носа, воспаление глаз лекарственные средства. В течение дня несколько раз промывают глаза фурацилином или слабым раствором соды, носовые пазухи очищают, смазывают и закапывают лекарственными препаратами, проводят полоскание глотки, папулы обрабатывают антисептиком.
Лечить инфекцию нужно строго по назначению врача. Самолечение может вызвать серьёзные осложнения!
Не усложнённое течение кори лечат в домашних условиях, соблюдая постельный режим и строгий врачебный контроль. В противных случаях лечение проводят стационарно. Корь у детей раннего возраста требует обязательной госпитализации и лечение под строгим контролем медицинских специалистов. Помещение с больным должно хорошо проветриваться и проходить санитарную обработку. Ребёнку необходимо обильное тёплое питьё, хорошо использовать травяные отвары (противокашлевые, общеукрепляющие). Рекомендуется молочно-растительное легкоусвояемое питание, витаминные комплексы.
Профилактика
С развитием иммунизации кори в России, профилактика болезни на высоком уровне. В связи с тем, что заболевание участилось, с целью элиминации вируса по рекомендации ВОЗ вакцинацию в детские годы стали проводить несколько раз.
Плановая профилактика

После проведения всех мер у детей иммунитет повышается в течение месяца, сохраняясь у большинства людей на протяжении долгих лет жизни.
Каждый случай проведения иммунизации ребёнку рассматривается врачом индивидуально, учитывая все особенности и состояние организма.
Экстренная иммунизация
Исключительные причины проведения этого способа — эффективно в течение трёх дней после контакта с больными людьми. При этих мерах происходит либо выработка антител, либо облегчённое течение заболевания.
Пассивная вакцинация
Детям с плохим иммунитетом, раннего возраста, после контакта с вирусоносителями, в течение 5-6 дней проводится профилактика иммуноглобулинами, действующими в организме не больше трёх месяцев. По окончании срока действия рекомендуется проводить активную вакцинацию.
Нужно помнить, что самая главная антивирусная профилактика здоровья детей зависит от будущей мамы, ей необходимо оберегаться от контактов с больными, а в неизбежных ситуациях, под контролем врача, прибегать к пассивной вакцинации и проводить профилактическое лечение. Другие меры иммунизации имеют противопоказания во время беременности.




