Содержание статьи
Краснуха является острым инфекционным заболеванием, возбудителем которого является представитель семейства Togaviridae, рода Rubovirus – вирус краснухи (Rubella virus). Он неустойчив во внешней среде и быстро гибнет при высушивании, нагревании, изменении кислотности среды и воздействии другими физическими и химическими факторами.
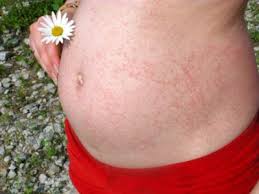
Клинические симптомы краснухи у беременных
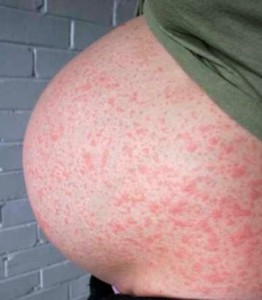
Необходимо дифференцировать элементы краснушной сыпи от коревой. Высыпания безболезненны, не зудят, не имеют тенденции к слиянию и возникают на неизмененных кожных покровах. Проходит сыпь бесследно, не оставляя эрозий и пигментаций. В некоторых случаях краснуха при беременности протекает бессимптомно, не возникают катаральные симптомы, нет сыпи, но всегда присутствует лимфаденит. Данная форма наиболее затрудняет диагностику и чаще всего приводит к рождению детей с патологиями или внутриутробной гибели плода.
Краснуха при беременности, в зависимости от срока, приводит к различным патологиям. Заражение на первом триместре приводят к дисэмбриогенезу (нарушение закладки внутренних органов), что приводит к развитию множественных патологий. Клинические проявления группируют в «Большой» и «Малый» краснушные синдромы. «Малый» синдром характеризуется наличием триады Грегга: глухота, пороки сердца и катаракта. «Большой» синдром включает в себя тяжелые патологии всех систем и органов (головной мозг, органы зрения и слуха, пищеварительная, мочевыделительная и гепатобилиарная системы, легкие и пр.). Столь тяжелые пороки чаще всего несовместимы с жизнью, либо ребенок становится инвалидом на всю оставшуюся жизнь. Носители врожденной краснухи контагиозны (заразны) на протяжении 1,5-2 лет.
Классификация форм краснухи
- Типичная форма, протекающая со всеми клиническими симптомами и сыпью.
- Атипичная форма краснухи, которая характеризуется отсутствием сыпи и относительно легким течением.
- Субклиническая бессимптомная форма заболевания, которую можно обнаружить только путем обнаружения специфических антител.
Как диагностируется краснуха при беременности?
Краснуха при беременности на любом этапе представляет большую опасность для ребенка, поэтому женщине, которая не была привита, необходимо избегать контакта с инфекционными больными. В первую очередь производится сбор анамнеза жизни и беременности, осмотр и сбор общих анализов (кровь и моча) на определение признаков воспаления. Клинические проявления необходимо сразу дифференцировать с коревой инфекцией, скарлатиной, псевдотуберкулезом и др.
В случае врожденной краснухи антитела IgM определяются сразу после рождения. Реакция остается положительной до 6 месяцев жизни. После проведения вакцинации антитела IgM обнаруживаются приблизительно 4 недели. Следует дифференцировать повышение антител IgM к краснухе с корью, цитомегаловирусом, герпесом и другими инфекционными заболеваниями.
Выделение антител IgG может свидетельствовать как об остром процессе, так и о хроническом. Они сохраняются в организме на протяжении 10-15 лет и более. Обнаруживаются антитела IgG на 3 день заболевания в 50% случаев, а через 11-20 дней у 100% заболевших. Титр уровня антител IgG используется как показатель напряженности иммунитета после введения вакцины и свидетельство перенесенной инфекции в анамнезе. При отсутствии антител IgG исключается наличие врожденной краснухи. Положительным считается результат анализа, в котором содержание антител IgG выше 15МЕ/л.
Помимо лабораторной диагностики беременной женщине необходима консультация гинеколога, УЗИ и, при необходимости, дополнительные методы диагностики.
Лечение краснухи при беременности

При наличии яркой симптоматики после прерывания беременности лечение проводится по стандартному варианту: противовирусная и симптоматическая терапия. Правильное лечение быстро приводит к положительному результату и скорому выздоровлению.
Профилактика краснухи при беременности
Профилактические мероприятия начинаются еще на этапе планирования беременности. Если женщина не болела и не прививалась от краснухи, то в период подготовки ей необходимо провести вакцинацию, но не позднее, чем за 3 месяца до наступления беременности. Для детей, согласно международному календарю, вакцинация проводится в 1 год (вне зависимости от пола), через 5 лет проводится повторная вакцинация.
Беременной женщине необходимо избегать контактов с инфекционными больными, даже в том случае, если она была привита. Проведенная ранее вакцинация не дает 100% гарантии, что не произойдет заражение. Во время беременности и перед зачатием лучше не планировать поездки за границу во избежание большого скопления людей в ограниченном пространстве (вокзал, самолет и пр.).