Содержание статьи
Скарлатина – это заболевание инфекционной этиологии, вызываемое стрептококком. Характерным клиническим признаком является наличие яркой мелкоточечной сыпи и признаков ангины. Для скарлатины характерно острое течение. Наиболее опасны первые дни клинических проявлений у больного, так как высок риск заражения. Болеют скарлатиной не только дети, но и взрослые. Интересен тот факт, что чаще всего болеют дети, которые большую часть времени проводят дома.
Этиология и патогенез
Источником инфекции выступает больной человек. Наивысшая степень контагиозности отмечается с момента первых клинических симптомов и продолжается на протяжении 2-3 недель. Наиболее восприимчивы к инфицированию лица, не имеющие специфического иммунитета. Повсеместная распространенность чаще всего отмечается в регионах с холодным и умеренным климатом. Чаще всего болеют, конечно же, дети, иммунная система которых еще несовершенна.
Специфические осложнения
- Токсические (инфекционно-токсический шок);
- септические (лимфаденит, отит, аденоидит, паротонзиллярный абсцесс, синсуит, мастоидит, гнойный артрит);
- аллергические (миокардит, гломерулонефрит, синовиит).
Диагностика
Скарлатину необходимо дифференцировать от кори, краснухи и прочих заболеваний. В первую очередь необходим сбор анамнеза и осмотр. Клиника и характер сыпи сразу дают понять, с чем мы имеем дело. Метод лабораторной диагностики заключается в заборе крови и определении признаков воспалительного процесса в организме и выделении возбудителя с помощью бактериологического метода.
Лечение скарлатины

Когда проводится лечение скарлатины у детей и взрослых в домашних условиях не рекомендуется полагаться на народную медицину, так как неправильная терапия и позднее обращение к специалисту может привести к осложнениям.
Лечение скарлатины лёгких форм заболевания возможно в домашних условиях. Обязательной госпитализации подлежат люди со средне-тяжелой и тяжелой степенью тяжести скарлатины, дети в возрасте до трёх лет ни в коем случае не могут оставаться в домашних условиях. Также госпитализируют по эпидемиологическим показаниям (люди, проживающие в общежитиях, коммунальных квартирах).

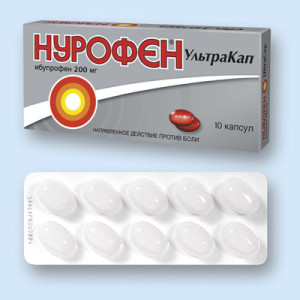
Терапия, направленная на этиологический фактор – основные антибиотики при скарлатине это препараты пенициллинового ряда, такие как бензилпенициллин. Препарат вводится внутримышечно, 4 раза в сутки в дозе 100-150 тысяч ЕД/кг, курс 7 дней. Сейчас такая схема лечения используется редко, только при наличии у ребёнка тяжелых сопутствующих заболеваний. Чаще назначаются полусинтетические пенициллины – флемоксин, флемоксин солютаб, в дозе 50 мг/кг/сутки разделив на три приёма, внутрь.
Если у ребенка аллергия на пенициллин, назначают препараты альтернативного ряда – макролиды I-III поколений, например, азитромицин (сумамед) в дозе 10 мг/кг/сутки один раз в день до еды.
Снизить температуру тела при легкой степени тяжести можно самостоятельно с помощью народных методов (обтирание прохладной водой, обильное питье). Лечение скарлатины в домашних условиях может включать в себя полоскание или орошение горла (раствор хлоргексидина 0,05%).
При средней степени тяжести необходим постельный режим на 5-7 дней. Диета механически-термически-химически щадящая, обильное питье и добавки (БАДы или гомеопатия).
Этиологическая терапия – бензилпенициллин, внутримышечно, 4-6 раз в сутки в дозе 150-200 тысяч ЕД/кг, курс 7 дней или флемоксин 75 мг/кг/сутки 3 раза, внутрь.
Альтернативные препараты — макролиды I-III поколений
Симптоматическая терапия та же, что и при лёгкой степени, но при значительном повышении температуры применяется литическая смесь (анальгин, папаверин, пипольфен в/в). При «бледной» лихорадке (сосуды сужены, кожа бледная, конечности холодные) ребенку назначают но-шпу однократно (до 6 лет 10-20 мг, 6-12 лет 20 мг), внутрь, для расширения сосудов.
Лечение скарлатины тяжелой степени тяжести начинается с обязательного постельного режима, продолжающегося до исчезновения повышенной температуры и нормализации состояния пациента. Первые 2 дня необходимо придерживаться молочно-растительной диеты, затем переходят на механически и химически щадящую диету и обильное питье. Допустимо применение БАДов.
Этиологическое лечение скарлатины — бензилпенициллин, внутривенно, 6 раз в сутки в дозе 500-700 тысяч ЕД/кг, курс 10-14 дней или флемоксин 100 мг/кг/сутки 3 раза, внутрь.
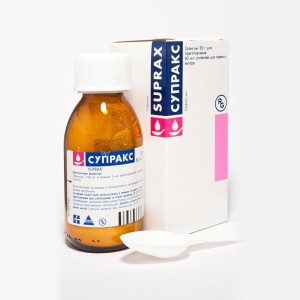
Альтернативные препараты – цефалоспорины I-II поколения

По показаниям: противосудорожная терапия, инотропные средства и глюкокортикоиды.
Общеукрепляющая терапия такая же, как и при более легких степенях.
Профилактика скарлатины
Специфической профилактики скарлатины на данный момент не существует. В качестве профилактики проводится изоляция заболевших на 7-10 дней, детей до 9 лет изолируют на дому или в стационаре на 12 дней из-за риска развития осложнений. Также проводится текущая дезинфекция.