Содержание статьи
Панарицием называют гнойно-воспалительный процесс в пальце на различных уровнях: кожи, подкожно-жировой клетчатки, кости, суставных поверхностях и сухожилиях. Когда воспаление захватывает все вышеперечисленные слои, развивается заболевание называемое пандактилитом. Чаще всего панариций образуется на ладонной поверхности пальца, либо в области ногтевой пластинки. При несвоевременном лечении запущенный панариций может стать причиной нетрудоспособности и снижения качества жизни из-за постоянных болей и невозможности человека полноценно себя обслуживать.
Этиология и патогенез
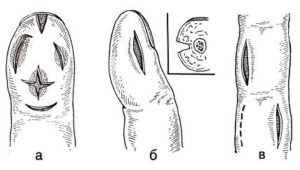
В связи с анатомической спецификой строения пальцев кисти воспалительный процесс в них распространяется по определенному пути. Плотный роговой слой кожи на ладонной поверхности пальцев не позволяет инфекционно-воспалительному процессу выходить на поверхностный слой, поэтому гнойная деструкция, начинаясь в подкожном слое, постепенно углубляется. Далее поражается подкожно-жировая клетчатка, которая из-за отграниченных пространств подвергается повышенному давлению при воспалительном процессе. Данный этап сопровождается выраженной пульсирующей болью, которая лишает человека сна и является сигналом к началу хирургического лечения.
Первый и пятый пальцы объединены сухожильным влагалищем, соединяющимся через пространство Пирогова-Парона. Остальные пальцы имеют собственные изолированные суставные влагалища, вследствие чего воспаление неспособно перейти во флегмону кисти, и ограничено один пальцем. Ограниченное воспаление приводит к сдавливанию питающих мышечные сухожилия сосудов и приводит к полной потере двигательной функции пальца. Далее поражению подлежит кость и надкостница. Питание ногтевой фаланги осуществляется от ветвей артерий, проходящих через надкостницу. Поэтому при нарушении циркуляции крови часто развивается остеомиелит. Воспаление сустава развивается быстро и даже при незначительных повреждениях. Дело в том, что суставная щель и капсула очень плотно спаяны и образуют стенку, которая подверженная инфицированию даже при неглубоких ранках.
Клиническая картинка
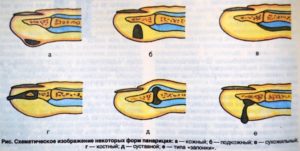
Клиническая симптоматика варьирует в зависимости от возбудителя заболевания, тяжести воспалительного процесса и формы панариция. Всегда присутствует болевой синдром, сила которого меняется от дискомфорта после ранения кожи, до нестерпимой пульсирующей боли, которая лишает человека сна. Панариции делятся по классификации на поверхностные и глубокие формы.
Подногтевой панариций
Подногтевая форма – это поверхностный панариций. Причиной возникновения данной формы могут служить хронические заусенцы, травмы ногтя, вредные привычки (грызть ногти). Воспалительный процесс начинается под ногтевой пластинкой и в силу прочной ее фиксации возникает сильная пульсирующая болезненность, отек, который распространяется на ткани околоногтевого валика и кончика пальцев. Через ноготь видно участок, заполненный гноем. На 3 сутки пластинка начинает отслаиваться из-за сильного давления гноя, это приносит пациенту облегчение. Из-за яркой клиники и снижения работоспособности чаще всего пациенты обращаются в больницу в первые дни болезни.
Кожный панариций

Началом заболевания, как и в других случаях, является появление боли и чувство покалывания в месте повреждения. Постепенно боль нарастает и принимает постоянный характер. В месте воспаление появляется кожная гиперемия, а в середине пятна образуется пузырек, заполненный гноем. Кожный панариций также можно назвать – поверхностный панариций. На данном этапе на пораженно участке начинает отслаиваться роговой слой эпителия. Полость под ним заполняется мутноватой гнойной жидкостью. Кожный панариций может сопровождаться местным лимфаденитом (при поражении кисти воспаляются локтевые лимфоузлы) и локальным лимфангитом. Данное осложнение сопровождается симптомами интоксикации и повышения температуры тела. Наиболее опасная локализация, где может появиться кожный панариций, это ладонная поверхность пальца. Отек, вследствие особенностей лимфотока, быстро распространяется на тыльную сторону пальца.
Подкожный панариций
Это наиболее часто встречающийся поверхностный панариций (до 35% от всех случаев воспалительных заболеваний кисти). Воспалению подвержена подкожно-жировая клетчатка и если кожа над пораженным участком сильно утолщена, то это может стать проблемой для дифференциальной диагностики. Участок поражения определяется с помощью специального пуговичного зонда по точке наибольшей болезненности. Возникает поверхностный панариций после травматизации кожи, чаще всего при колотой ране.
Начало клинических проявлений заболевания – 7-10 сутки. Боль нарастает постепенно, принимая постоянный пульсирующий характер. Сильнее всего боль проявляется во время опускания кисти, либо каких-либо физических нагрузках. Отечность менее выражена, чем при кожной форме панариция. Она распространяется в большей степени на тыльную сторону пальца, поэтому есть риск допустить диагностическую ошибку при произведении разреза и вскрытии гнойника, локализующегося на ладонной поверхности.
Костный панариций
.
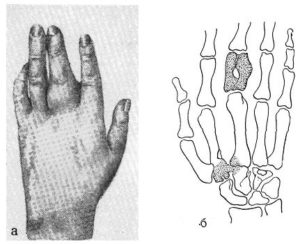
Сухожильный панариций
Данный глубокий панариций является достаточно редкой формой (всего 2-3% всех заболеваний). Развивается панариций после травм сухожильного влагалища, либо как осложнение подкожной формы. Развивается воспаление стремительно. В первые часы после проникновения возбудителя возникает острая болезненность, которая становится мучительной даже при слабом движении в поврежденном пальце. Отек со временем распространяется на всю поверхность пальца. В случае повреждения сухожилий 1 и 5 пальца он может затрагивать пространство Пирогова-Парона, а это может привести к тяжелым осложнениям опасным для жизни. Помимо болевого синдрома присоединяется симптом интоксикации (повышение температуры, слабость и т.д).
Суставной панариций
Этот глубокий панариций является инфекционно-воспалительным поражением межфалангового сустава. Проникновение инфекции происходит при травматизации самого сустава, либо, из близлежащего гнойного очага (н.р. подкожный панариций). Как и в предыдущих случаях, болезненность постепенно и становится нестерпимой. Из-за отечности сустав становится веретенообразный и принимает полусогнутое состояние. По причине резкой боли и отека движения в суставе ограничены. Глубокий панариций в области сустава обнаруживается рентгенологически гораздо позже остальных. Небольшое расширение суставной щели сменяется деструктивными изменениями в суставе,а иногда образованием гнойных секвестров.
Часто в качестве осложнения суставной формы выступает сухожильный панариций. Пунктирование сустава позволяет получить небольшое количество экссудата и гноя. Распространение воспаления приводит к нарушению функций всего пальца. Если процесс запущен, то могут наступить необратимые гнойно-некротические изменения.
Герпетический панариций
Лечение и профилактика

Если стадия заболевания серозная, то для начала можно ограничиться консервативной терапией. Чаще всего так лечится кожный панариций. В данном случае применяются антибактериальные средства как местно, так и системно. Обычно используются антибиотики широкого спектра, до выяснения этиологии заболевания. Если лекарственная терапия не уменьшает воспалительный процесс, то прибегают к хирургическому вскрытию гнойника путем наложения разреза. Манипуляция проводится в условиях операционной, при необходимости используется обезболивание. Состояние пациента находится под постоянным контролем. Повышенное внимание оказывается детям и беременным женщинам.
Разрез производится мелким инструментарием, после того, как палец лишают чувствительности. Разрез накладывается в зависимости от локализации и глубины гнойника. Хирург старается максимально сохранить подвижность пальца. При поражении пространства Пирогова-Парона накладывается V-образный разрез. После того как гнойник полностью опустошен в рану вводят резиновую полоску, для отхождения остатков экссудата и гноя. Продолжается проведение антибиотикотерапии и компрессов с димексидом. После стихания клиники воспаления на заживающий рубец может быть назначено УВЧ.
Профилактика заключается в предупреждении травматизации пальцев и кисти и проникновения инфекции в микротравмы. Мерой профилактики при тяжелых формах и стадиях заболевания является своевременное обращение за медицинской помощью и правильная терапия.