Содержание статьи
Панариции – это острый гнойно-воспалительный процесс в тканях пальцев, воспаление в большом пальце, мизинце, тыле кисти и срединном ладонном пространстве называется флегмоной кисти. Костный панариций относится к глубокой форме поражение. Также сюда относят сухожильный панариций, суставной и пандактилит (поражение всех слоев тканей пальца). К поверхностным формам гнойных процессов в кисти относятся кожный, подкожный, околоногтевой и подногтевой панариции.
Причины развития и патогенез заболевания
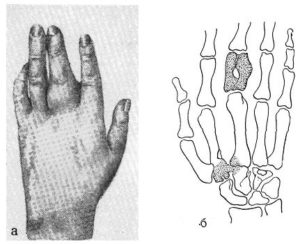
Так как подкожно-жировая клетчатка имеет дольчатое строение и тяжи из соединительной ткани расположены вертикально, гной, при ее расплавлении, распространяется либо наружу и прорывает эпителий, или уходит вглубь, поражая сухожилие, кость и ее суставную поверхность, вызывая тем самым развитие того или иного вида панариция.
Воспаление в сухожилии и суставе может быть первичным и развиваться вследствие повреждения и проникновения инфекции. Распространение инфекции в данном случае проходит обычные стадии, характерные анатомических особенностей строения кисти. Самым тяжелым вариантом воспаления в пальце является пандактилит, он захватывает все ткани пальца. В результате сдавливания тканей наступает сухой некроз, характерный для панарициев.
Какими клиническими признаками характеризуется костный панариций?
- Серозно-инфильтративная (начальная);
- Гнойно-некротическая (гнойная).
Клиника гнойно-воспалительных процессов в кисти как любое другое воспаление характеризуется наличием таких симптомов как покраснение (гиперемия), локальное повышение температуры тканей, болезненные ощущения в пораженной области, отек и нарушение функции кисти. Тем не менее, данное воспаление имеет и индивидуальные признаки.
При локализации процесса в области предплечья или плеча, голени или бедре признаки воспалительного процесса в подкожно-жировой клетчатке локализуются непосредственно в месте наибольшего повреждения. Симптомы болезненности же на кисти определяются только пальпаторно и из-за распространенности отека сложно установить точную локализацию гнойно-воспалительного процесса, что усложняет процесс диагностики и лечения.
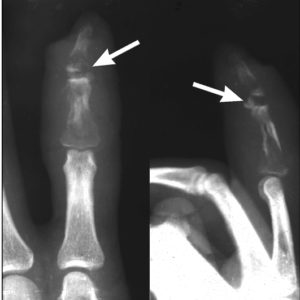
Костный панариций является вторичным процессом, развившимся при распространении гнойно-воспалительного процесса на кость. Чаще всего он развивается на фоне предшествующего подкожного панариция. После того, как вскрывается подкожный гнойник, наступает момент мнимого благополучия, стихает боль, уходит отек и кажется, что воспалительный процесс идет на спад. На самом деле выздоровление не наступает. Боль только притупляется, становится постоянной. Из раневой поверхности постоянно отделяется гнойное содержимое, возможно с маленькими костными секвестрами. Постепенно фаланга отекает и принимает булавовидную форму, прикосновения приносят сильную болезненность.
При рентгенологическом исследовании на 2-3 неделе в области поражения определяются признаки деструкции костной ткани. Оперативное лечение необходимо начинать, основываясь на клинических симптомах, не дожидаясь признаков разрушения кости на снимке.
Не менее частым осложнением подкожной формы панариция является суставной панариций. Чаще всего поражаются в области межфаланговых и пястно-фаланговых поверхностей. Самым главным симптомом выступает болевой. Больной беспокоен, измучен, не может заниматься привычными делами, снижается качество его жизни и возможность полноценно себя обслуживать. Пораженный сустав утолщается и становится веретенообразным и при попытке сгибания боль резко усиливается. Кожа над пораженной областью гиперемирована, отек преимущественно локализуется на тыльной суставной поверхности.
Принципы лечения
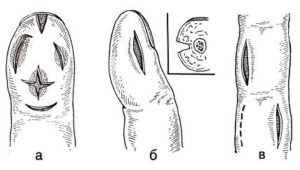
Рассечение тканей осуществляется таким образом, чтобы максимально открыть очаг, но нанести минимум повреждений и сохранить работоспособность пальца.
Хирургическое рассечение не требуется, если в результате расплавления тканей уже образовались гнойные каналы или свищи. В таком случае они просто промываются и используются в качестве места доступа.
После оценки величины пораженного участка хирург приступает непосредственно к опорожнению гнойника. Если ткани уже вовлечены в патологический процесс, то встает вопрос об их сохранении, так как восстановить их функциональность практически невозможно. Необходимо удалить все некротизированные костные обломки и мягкие ткани. Если в ране останутся патологические ткани, то есть вероятность повторного развития воспаления, поэтому нужно иссечь весь некроз. В то же время не следует забывать, что может пострадать функциональность суставной поверхности и самого пальца , поэтому удаление проводится с осторожностью.
На этом операция заканчивается, операционное поле повторно обрабатывается антисептиком и в рану ставится дренаж. Он позволяет удалить остатки патологических тканей из очага и избежать рецидивов. Лучше всего использовать двустороннюю дренажную трубку, она снимает давление на рану. Обычно дренаж снимается через 5-7 дней, но длительность может варьировать в зависимости от процесса заживления. Пораженную руку следует зафиксировать в гипсовой лонгете, чтобы минимализировать движения в ней.
В дальнейшем лечении пациенту назначаются антибактериальные препараты, в частности линкомицин. По последним данным лучшие показатели отмечаются при применении местного антибиотика в сочетании с димексидом на ушитую рану или в дренаж. Также накладываются компрессы с димексодом и промывается дренаж. Помимо местной антибактериальной терапии назначаются системные препараты (во избежание генерализации инфекционного процесса) и внутрикостные лаважи. При необходимости назначаются симптоматические препараты, такие как анальгетики.
Профилактика костного панариция
Главным моментом в профилактике является избежание травм конечностей. Факторы могут быть различными: физические, химические, термические и т.д. Следует обращать внимание на повреждения ногтевого валика и длительно не заживающие ранки, так как костный панариций изначально развивается путем распространения подкожного гнойника. При возникновении воспалительного очага на коже в домашних условиях можно обрабатывать его раствором димексида или делать компрессы. Если возникает резкая болезненность, выраженный отек и гиперемия кожи над областью поражения следует незамедлительно обратиться в больницу во избежание развития осложнений. Самым тяжелым осложнением является развитие пандактилита.