Содержание статьи
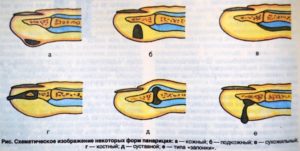
Панариций – это воспаление гнойного характера, которое локализируется в суставах, сухожилиях, подкожной клетчатке и тканях ладонной поверхности пальцев рук и в редких случаях пальцев ног. Болезнь преимущественно поражает людей в возрасте от 20 до 50 лет. Это связано с активной трудовой деятельностью, так как в 75% случаев панариций возникает в результате микротравм на производстве, и около 10% случаев это травмы в бытовых условиях.
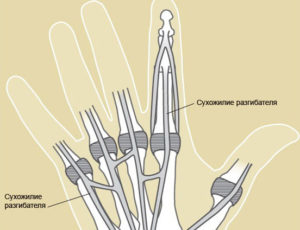
Сухожильный панариций (тендовагинит) – гнойное воспаление сухожильных влагалищ. Одна из наиболее тяжёлых форм заболевания в плане лечения и прогноза. Тендовагинит практически всегда поражает сгибатели пальцев руки. Данная форма заболевания встречается редко, приблизительно в 4% случаев.
Сухожильный панариций у ребенка
Ввиду своей активности дети очень часто получают травмы. Поранится ребенок может играя с животными, в песочнице, многие дети любят грызть ногти и облизывать пальцы, чем и наносят микротравмы, которые в последующем становятся воротами для инфекции.
Причины сухожильного панариция
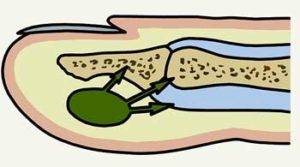
- Первичный. Чаще всего возникновению патологического процесса предшествует микротравма (укол металлическим предметом, костью рыбы, колючкой). Через раневую поверхность в организм проникает патогенный микроорганизм, чаще всего стафилококк. В связи с характерными особенностями строения кожи рук в области ладонной поверхности (кожа очень плотная), воспалительный процесс не имеет возможности выйти на поверхность и распространяется на сухожилия.
- Вторичный. Возникает в виде осложнений других форм панариция.
Способствующие факторы:
- Воздействие на кожу химических веществ
- Термическое воздействие (переохлаждение)
- Сахарный диабет
- Снижение иммунитета
- Гонорея может стать причиной метастатического воспаления
Симптомы сухожильного панариция
- Сильная боль пульсирующего характера и увеличивающаяся при движениях руки. Острота боли связана с тем, что гной, расположенный в сухожильном влагалище находится под давлением. Особенный дискомфорт боль доставляет больному по ночам.
- Отёк поражённого участка. Припухлость может распространяться не только на ладонь, но и на тыльную сторону руки. А в некоторых случаях отёк переходит и на область предплечья.
- Положение руки вынужденное, она находится в полусогнутом состояние. Попытки движений приносят невыносимую боль.
- Участки кожи, вовлечённые в воспалительный процесс гиперемированны.
- Повышение температуры тела до 40 градусов.
- Нарушение общего состояния (слабость, потеря аппетита)
- Головная боль
Диагностика
- Общий анализ крови – показатели крови будут указывать на наличие воспаления в организме (лейкоцитоз, повышение СОЭ).
- Рентгенография, более точно указывает на патологию. В начале воспалительного процесса рентгенография является малоэффективной, поэтому она проводится дважды с промежутком в 7 – 10 дней.
- Бактериологическое исследование гноя – позволяет выявить возбудителя тендовагинита и определить его устойчивость антибиотикам.
Лечение сухожильного панариция
После подтверждения диагноза сухожильный панариций, больной подлежит немедленной госпитализации. Лечение тендовагинита проводится консервативным и хирургическим методом.
Консервативный метод лечения
Если сухожильный панариций находится на ранней стадии развития, то его лечение включает в себя:
- Мобилизацию (обездвиживание) поражённой конечности. С этой целью поражённую руку фиксируют эластичным бинтом.
- Антибактериальные средства
- Противовоспалительные и обезболивающие
- Витаминные комплексы
- Компрессы, примочки с димексидом
- Физиопроцедуры (электрофорез, аппликации с озокеритом, УВЧ)
Терапия проводится под строгим наблюдением врача и если в течение 24 часов не наблюдается положительной динамики от применения лекарственных препаратов, то пациент направляется на оперативное лечение. Сжатые сроки лечения связаны с высоким риском появления осложнений.
Оперативное лечение
Так как воспалительный процесс очень быстро распространяется и поражает всё новые сухожильные влагалища, врачи часто прибегают к хирургическому вмешательству. Целью операции является удаление гнойного экссудата и промывание полости синовиального влагалища антисептиками, с дальнейшим введением антибактериальных средств. Если после разреза влагалища хирург видит, что сухожилие омертвело, то оно иссекается до уцелевших тканей.
После устранения воспалительного процесса рекомендуется, не откладывая на потом начинать разрабатывать движения в руке, заниматься лечебной физкультурой, проводить физиопроцедуры, все эти мероприятия поспособствуют скорейшему восстановлению функции верхней конечности.
Осложнения
- Распространение воспалительного процесса на суставы и кости, которое может закончиться ампутацией пальца.
- Обширное гнойное воспаление (флегмона)
- Контрактура (ограничение движений в руке)
- Лимфангит – поражение лимфатических сосудов
Профилактика
Какой-либо специфической профилактики заболевания не существует. Основной профилактическим методом является укрепление здоровья, поднятие иммунитета. Придерживаясь следующих простых правил можно уберечь себя от неприятностей со здоровьем:
- Желательно избегать частых физических нагрузок, монотонной работы, сопровождающейся постоянным дискомфортом в руках.
- Гигиенические процедуры. Необходимо постоянно следить за чистотой рук. При порезе или уколе во время работы, желательно обработать поражённое место антисептическим раствором.
- Избегать травмирования рук во время маникюрных процедур.
При своевременном обращении в медицинские учреждения и оказании адекватной помощи прогноз благоприятный. Больной, как правило, быстро идёт на поправку.