Содержание статьи
Дифтерия, заболевание, инфекционно-бактериального происхождения, вызываемое грамположительной, токсигенной, палочкообразной бактерией (corynebacterium diphtheriae). Болезнь передаётся воздушно-капельно, провоцируя крупозное воспаление, с фибринозными плёночными образованиями на месте инокуляции инфекционного агента, при некоторых случаях оказывая токсическое влияние на кровеносную, нервную, выделительную системы.
Исторические факты

Инфекционный агент был выделен в 1883-84 г.г. (Э.Клебс, Ф.Лёффлер), сначала в отделяемом материале носоглотки, а затем чистой культуре. В 1984-88 г. (Э. Ру, А.Йорсен) выявили дифтерийный экзотоксин. Начало разработки сыворотки было положено в 1890 г., при обнаружении в крови больных антитоксинов, создано в 1892-94 г.г. (Э.Ру, Э.Беринг, Ш. Китазато, Я.Бардах), что значительно снизило смертность. В 1923 г. (Г. Рамон) был создан анатоксин для иммунизации.
Патогенез
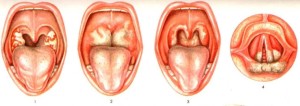
Лёгкая форма болезни плёнку может не формировать. Попав через кровяное русло, токсин способен вызвать причины нарушения работы нервной, сердечно-сосудистой систем. Может спровоцировать осложнения:
- миокардит;
- кровоизлияние;
- отмирание ткани надпочечников;
- токсические невриты;
- нефрозы.
При некоторых случаях, возможно развитие асфиксии – при закупорке плёнкой или отёком дыхательных путей.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Источники недуга определяются от места локализации инфекционного агента, тяжести воспалительного процесса. Часто инфекция бывает смешанной — может одновременно поражать несколько органов.
Причины дифтерии
Основные причины дифтерии — низкий иммунитет, не соблюдение бытовых гигиенических правил. Грудным детям инфекция практически не передаётся, так как у них сохраняются защитные материнские антитела. Группа риска заболевания — люди, периодически находящиеся в массовых местах скопления:
- Дети, посещающие дошкольно-школьные учреждения.
- Студенты.
- Воспитанники детских домов, интернатов.
- Пациенты психиатрических клиник.
- Неблагополучные слои общества.
- Не иммунизированные.
Клинические проявления
По клиническому проявлению дифтерия бывает следующих видов:
- Нетоксический – распространён иммунизированных людей.
- Болезнь без ярко выраженной симптоматики и отравления экзотоксинами.
- Субтоксический – умеренная интоксикация.
- Токсический – отёчность, сопровождается тяжёлым воздействием интоксикации.
- Геморрагический – характерные кровотечения из носовых пазух, полости рта, других органов, интоксикационное поражение тяжёлой стадии – через неделю наступает смерть.
- Гипертоксический – заболевание развивается стремительно, с усложнённым течением, сильным отравлением организма экзотоксинами, с быстрым смертельным исходом.
Терапия при дифтерии
Обследуют, назначают лечение стационарно, под наблюдением врача-инфекциониста:
- Этиотропное лечение – изначально меры направлены на антитоксикацию организма. Если предварительный осмотр больного указывает предполагаемую болезнь – незамедлительно вводят антитоксическую сыворотку, которой проводят курс лечения до полного купирования плёночных налётов. Дозировка, длительность применения зависит от течения заболевания, его формы.
- Симптоматические лекарственные средства – жаропонижающие, капли, мази, полоскания, антибактериальные средства и т.д.
- Лечение местными препаратами до исчезновения плёночного покрытия – интерфероновой, хемотрипсиновой мазями, неовинтином.
- При тяжёлых клинических проявлениях, вирусоносительстве назначают антибиотики – эритромицин, тетрациклин, цефалоспорины, рифампицин, инъекции пенициллиновыми препаратами.
- При плотном покрытии белёсым налётом, если он мешает нормальному дыханию – его удаляют под наркозом медицинскими инструментами, либо применяя электроотсос.
- Дезинтоксикационные меры – введение солевых растворов, глюкозы, учитывая индивидуальную суточную потребность жидкости.
- При средней-тяжёлой форме используют глюкокортикостероиды.
- Если интоксикация сильная применяют плазмаферез.
- Обязательно полноценное, сбалансированное питание.
- Курс витаминных комплексов для общего укрепления организма.