Содержание статьи
В современном обществе отношение к профилактическим прививкам значительно разнится: кто-то беспрекословно следует рекомендациям врачей и проводит профилактическую вакцинацию себе и ребенку, но есть значительное количество людей, которые считают, что кроме вреда прививки не приносят ничего.
Как правило, негативное отношение к профилактической вакцинации основывается на боязни осложнений, но иногда люди отказываются и потому что считают прививки бесполезной тратой времени и сил.
Почему не стоит пренебрегать прививками
 Действительно, иногда прививки могут привести к развитию побочных реакций, очень редко – серьезных. Но решая вопрос делать или не делать прививку необходимо помнить, что даже в настоящее время существуют инфекционные болезни, эффективного лечения которых не существует, но есть вакцины, формирующие иммунитет.
Действительно, иногда прививки могут привести к развитию побочных реакций, очень редко – серьезных. Но решая вопрос делать или не делать прививку необходимо помнить, что даже в настоящее время существуют инфекционные болезни, эффективного лечения которых не существует, но есть вакцины, формирующие иммунитет.
К таким заболеваниям относятся: коклюш, полиомиелит, паротит, дифтерия и столбняк. Течение этих болезней носит почти всегда очень тяжелый характер. Полиомиелит и паротит часто ведут к стойкой инвалидности пациента.
Дифтерия и столбняк, часто приводят к летальному исходу, поэтому им стоит уделить отдельное внимание.
Дифтерия — особенности
На истории этого заболевания можно привести пример, когда немотивированный отказ от прививок приводит к катастрофе глобального масштаба.
Однако, убедившись, что заболевание встречается редко, люди стали отказываться от вакцинации, что привело к резкому росту случаев инфицирования, который достиг своего пика в 1994 году. Такая ситуация заставила медиков строже подойти к специфической иммунизации, вакцина вошла в план обязательных прививок, как детей, так и взрослых. В настоящее время частота заболевания снижается с каждым годом.
Эпидемиология
Заболевание передается от больного человека и бессимптомного носителя. Значительно увеличивается заразность носителя при сопутствующем развитии острых респираторных инфекций. Средняя длительность носительства инфекции составляет до пятидесяти дней. Подробнее о симптомах.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Перенесенное заболевание формирует стойкий пожизненный иммунитет. Вакцинация не формирует антимикробного иммунитета, но формирует антитоксический. Тяжесть заболевания зависит именно от экзотоксина, который продуцируют коринобактерии дифтерии. Токсин всасывается в кровь и обеспечивает тяжелое, токсическое течение заболевания. Четырехкратная ревакцинация позволяет перенести инфекцию в легкой, нетоксической форме, или вовсе в форме бессимптомного носительства.
Патогенез
Патологические процессы в организме при токсической форме дифтерии связаны с действием экзотоксина, который имеет рецепторы ко многим системам организма. Проникая в клетки органов, токсин вызывает нарушение их функции и гибель. Особенно часто токсическому действию подвергаются мышечные волокна сердца и клетки нервной системы.
Местное действие бактерий складывается из воздействия токсина и ферментов бактерий, которые вызывают нарушение тканевого дыхания и приводят к некрозу тканей.
Клиническая картина
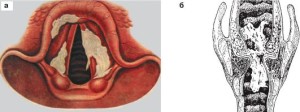
Клинические проявления дифтерии ротоглотки часто путают с тяжелой ангиной, так как инфекция сопровождается образованием налетов на миндалинах. В отличие от ангины, при дифтерии налеты плотные, иногда серого цвета, плохо поддаются механическому удалению карцангом, на месте пленки образуется кровоточащая ранка.
Появление налетов сопровождается следующими симптомами:
- подъемом температуры;
- увеличением лимфатических узлов;
- слабостью, бледностью кожных покровов;
- болью в горле;
- тахикардией;
- развитием отека шеи, при тяжелых формах отек распространяется ниже ключиц.
Заболевание осложняется развитием поражения сердца, которые проявляются нарушением его сократительной способности и проводимости. Поражения нервной системы бывают разной степени тяжести. В тяжелых случаях развивается тетраплегия (паралич всех конечностей), а также парез диафрагмальной мышцы, что приводит дыхательной недостаточности и смерти.
Поражает токсин почки, с развитием нефрита. В нижних дыхательных путях может развиваться локализованный и распространенный дифтерийный круп, который также может привести к развитию дыхательной недостаточности.
Лечение
Эффективного специфического лечения против болезни нет. Показано симптоматическое лечение. При развитии токсических форм вводят противодифтерийную сыворотку, которая нейтрализует токсин. Введение сыворотки небезопасно для пациента, поэтому перед применением проводят кожные пробы. При нетяжелом течении заболевания сыворотку вводят только при отрицательных результатах теста, при тяжелых формах введение показано даже при положительных кожных пробах, тогда оно осуществляется в условиях реанимационного отделения.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Столбняк — особенности
Это заболевание тоже известно с давних времен, но, несмотря на это, в настоящее время на планете ежегодно умирает до четырехсот тысяч человек от этого заболевания.
Эпидемиология
Возбудитель инфекции – Клостридия тетании, анаэробная палочка (живет в средах без доступа кислорода). Естественным резервуаром инфекции является почва. Заражение происходит во время повреждения целостности кожных покровов и слизистых оболочек, особенно при рваных обширных ранениях.
Патогенез
Попадая в рану, Клостридия переходит в вегетативную форму и начинает выделять в кровь токсин. Столбнячный токсин является сильнейшим ядом, поражающим центральную нервную систему человека. По силе действия, он уступает только ботулотоксину.
Клиническая картина
Первым специфичным симптомом является тризм жевательной мускулатуры: человек сначала с трудом разжимает челюсти, а затем и вовсе не может открыть рот. Затем повышение мышечного тонуса распространяется на другие мышцы: искажаются черты лица, фиксируя «сардоническую улыбку», нарушается акт глотания, развивается ригидность мышц затылка, спины, конечностей.
Характерным симптомом болезни является развитие опистотонуса: пациент изгибается дугой на кровати, касаясь поверхности только пятками и затылком. Движения сохраняются только в кистях и стопах. При тяжелом течении заболевания отмечается подъем температуры тела, вплоть до сорока двух градусов.
На фоне ригидности мышц, развиваются титанические генерализованные судороги. Судороги болезненные, сопровождаются затрудненным дыханием, повышением потоотделения, слюнотечением. Так как в процесс вовлекаются все группы мышц, в том числе диафрагмы, голосовых связок, межреберные мышцы, может развиться асфиксия и человек может погибнуть. Может наступить смерть во время судорог и от остановки сердечной деятельности.
Приступы могут длиться от нескольких секунд до двух трех минут, таких эпизодов может случиться тридцать – сорок за час, и пять – шесть приступов в сутки.
Весь приступный период пациент находится в сознании, не способен есть и спать. Длятся судороги примерно двадцать дней, но уже спустя первые две недели интенсивность их и частота уменьшаются.
Лечение
Лечение
Лечение сводится к госпитализации и контролю за пациентом. Для нейтрализации токсина вводят противостолбнячную сыворотку. Для профилактики развития заболевания после травм вводят противостолбнячный анатоксин, противостолбнячный иммуноглобулин или сыворотку.
Сроки плановой иммунизации
Плановая иммунизация проводится как у детей, так и у взрослых. У детей первичная вакцинация проводится на первом году жизни трехкратно: в три, четыре с половиной и шесть месяцев. Большинство детей получают комплексную вакцину: коклюш, дифтерия и столбняк.
В восемнадцать месяцев проводится первая плановая ревакцинация, которая повторяется четыре раза: в шесть, четырнадцать и восемнадцать лет. Взрослым рекомендуют вводить вакцину каждые десять лет.
Виды вакцин:
- АКДС: комплексная вакцина: коклюш, дифтерия и столбняк.
- АДС: комплексная вакцина: дифтерия и столбняк, применяется при наличии противопоказаний к АКДС.
- АДСМ: дифтерия и также столбняк, применяется для ревакцинации у детей от шести лет и у взрослых.
- Моновакцины: АД-М: дифтерия и АС: столбняк.
Противопоказания к прививкам:
- Аллергические реакции на вакцины.
- Тяжелые хронические заболевания.
- Иммуносупрессивные заболевания.
- Острые инфекции (до четырех недель после выздоровления).
- Беременность и лактация.
Заключение
Вакцинация детей, согласно национальному календарю прививок проводится в поликлинике по месту жительства бесплатно. Но по желанию, родители могут выполнить вакцинацию: коклюш, дифтерия и столбняк в любой платной клинике. В таком случае они смогут выбирать производителя вакцины по своему усмотрению.
Важно, чтобы врач, контролирующий введение вакцины в частной клинике, обязательно сделал запись в амбулаторной карте ребенка: какая вакцина и когда вводилась, а также как ребенок перенес вакцинацию.
Если по разным причинам сроки плановой вакцинации (дифтерия, коклюш и столбняк) пропущены, врач составит индивидуальный график прививок.





